Extrait : Cet article détaille en français, sans résumé, la démarche du Dr Lionel Benamran pour le névrome de Morton : diagnostic clinique et échographique, technique personnelle de libération percutanée échoguidée, suites, exemples de courriers cliniques intégraux, et articulation avec la prise en charge des métatarsalgies d’hyperappui.
En savoir plus sur le névrome de Morton (page du Dr Benamran) · Douleur au talon au réveil : informations utiles
1) Introduction
Le névrome de Morton est une affection fréquente et très douloureuse de l’avant-pied. Civinini et Durlacher en ont décrit les premiers éléments en 1845 [15], et Morton [22] lui a donné son nom trente et un ans plus tard, en 1876. La pathologie touche majoritairement les femmes (environ quatre femmes pour un homme), avec un âge moyen autour de 50 ans [4, 10].
Il s’agit d’un syndrome canalaire [19] : la compression du nerf digital plantaire commun (branche du nerf plantaire médial) entraîne des lésions de la gaine nerveuse, un épaississement progressif, puis un cercle vicieux de compression et de douleur. Le nerf est pris en étau entre le sol, les têtes métatarsiennes et le ligament inter-métatarsien profond, adoptant une trajectoire en « zigzag » qui comprime les vasa nervorum et provoque une ischémie. Le « névrome » correspond à une réaction fibro-cicatricielle entourant le nerf, conséquence des microtraumatismes répétés et de l’ischémie [9].
2) Diagnostic
Le diagnostic repose sur l’histoire clinique et l’examen physique, complétés de façon déterminante par l’échographie, qui permet d’exclure d’autres générateurs de douleur de l’avant-pied et de détecter des lésions associées inaperçues [14].
La présentation typique associe une douleur en décharge électrique dans la troisième commissure (plus rarement la deuxième, et parfois les deux) [10], irradiant dans les moitiés pulpaires des orteils adjacents, sous forme de salves électriques. Des paresthésies de type fourmillements, brûlures ou engourdissements, apparaissant à la marche et calmées transitoirement par l’auto-massage, sont fréquentes [16].
Au plan clinique, le test de Mulder est une référence : la compression médiolatérale des têtes métatarsiennes associée à la pression de l’inter-espace douloureux reproduit la douleur, en faveur d’un névrome de Morton [5, 13].
L’échographie de première intention confirme le diagnostic et cartographie précisément la lésion, tout en recherchant des diagnostics différentiels ou associés : fracture de stress d’un métatarsien, lésion de plaque plantaire sur hyper-pression des têtes métatarsiennes, maladie de Freiberg, etc. Le névrome apparaît comme une structure hypoéchogène bien limitée, continue avec le nerf en amont et en aval, mesurable en taille. En cas d’échographie non concluante, une IRM injectée peut être proposée en seconde intention [18].
3) Traitement
Comme en orthopédie en général, la prise en charge conservatrice est prioritaire. On propose classiquement des semelles orthopédiques en première intention, éventuellement associées à une infiltration cortisonée du névrome, avant de discuter la chirurgie. Les semelles comportent notamment une barrette rétro-capitale pour soulever et écarter les têtes métatarsiennes centrales, et un soutien sous les têtes des premier et cinquième métatarsiens [1]. Les infiltrations échoguidées donnent des résultats intéressants [12], mais exposent à des complications potentielles : atrophie du coussinet adipeux plantaire [3], dépigmentation cutanée [20] ou luxations métatarso-phalangiennes [8]. La chirurgie est indiquée en cas d’échec des traitements médicaux.
a) Conduites chirurgicales
Les techniques standards incluent la neurolyse (décompression) ou la neurectomie, par voies plantaire, dorsale, interdigitale, ou par voie endoscopique. La neurolyse, c’est-à-dire la section du ligament inter-métatarsien profond, constitue le premier temps logique ; la neurectomie ne se discute qu’en cas d’échec de la neurolyse [6, 21].
La neurolyse peut être réalisée à ciel ouvert, endoscopiquement ou sous échographie. Les décompressions endoscopiques du nerf digital plantaire commun (branche médiale) ont montré des bénéfices globaux supérieurs aux techniques ouvertes : incisions plus petites, récupération plus rapide, moins de douleur et d’œdème, et risque infectieux réduit [2, 11, 17]. Néanmoins, même endoscopiquement, trois incisions sont nécessaires et le nerf n’est pas visualisé directement [2].
En 2020, une équipe espagnole a décrit une neurolyse percutanée échoguidée prometteuse, sous anesthésie locale, via une unique incision de 1 à 2 mm [7]. L’imagerie échographique guide précisément la zone à libérer et la délivrance du traitement. Cette procédure mini-invasive ambulatoire réduit les risques associés aux chirurgies plus invasives (saignement, infection), accélère la récupération et présente un excellent rapport coût-efficacité, avec des résultats favorables dans plus de 98 % des cas, s’améliorant nettement à 3 mois et encore à 6 mois [7]. Compte tenu de la précision technique requise, la libération échoguidée du ligament inter-métatarsien profond doit être réalisée par des chirurgiens du pied et de la cheville expérimentés en procédures échoguidées.
b) Technique personnelle (Dr Lionel Benamran)
Indications : patients présentant un névrome de Morton douloureux, résistant au traitement conservateur.
i) Installation
Un manche de truelle est placé en contre-appui sous la plante pour ouvrir la troisième commissure. Ce contre-appui offre une visualisation optimale du névrome, du muscle interosseux dorsal et du ligament inter-métatarsien profond (Fig. 1). Un pad et un champ stérile sont disposés dessus. Le pied, préalablement désinfecté à la chlorhexidine, est installé au-dessus. Le chirurgien porte des gants stériles. La sonde d’échographie est gainée stérilement et du gel stérile (ou aniosgel) est interposé pour éviter l’air sous la gaine.
Instrumentation (Fig. 2) :
- Aiguilles : 25G orange, 21G verte 50 mm, 16G blanche.
- Couteau-crochet de 3 mm de diamètre.
- Gouge mousse de 1,5 mm.
- Seringue luer-lock 50 ml, gel d’échographie stérile et housse stérile de sonde.
Anesthésie locale à l’état éveillé (WALANT) : 20 ml de lidocaïne 10 mg/ml + 20 ml de sérum physiologique 0,9 %, injectés entre les orteils dans l’inter-espace ciblé, à l’aiguille 25G.
ii) Geste opératoire (Vidéo 1)
Introduction d’une aiguille 21G (50 mm) sous contrôle échographique jusqu’à la bourse distale, en superficiel du névrome. La bourse est identifiée par hydrodissection progressive ; lorsque la bourse est atteinte, le névrome « descend », donnant un accès direct au ligament inter-métatarsien profond. L’anesthésie locale est complétée au niveau du ligament.
Le trou d’aiguille est élargi avec une 16G, puis une gouge mousse 1,5 mm est introduite au-dessus du névrome et au-dessous du ligament pour dissection, création du trajet et identification du ligament ; la gouge reste bien sous le ligament (Fig. 3).
Un crochet suit le même trajet et sectionne en rétrograde le ligament inter-métatarsien profond, en veillant à ne pas accrocher les fléchisseurs (Fig. 4–5). La même gouge vérifie ensuite l’absence de résistance à travers le ligament sectionné. La ponction n’est pas suturée ; un pansement simple est appliqué.
iii) Suites postopératoires
Des consignes de soins sont remises. Élévation du pied et cryothérapie quelques jours. Antalgiques prescrits, surtout pour les premières 48–72 h. Reprise des activités de la vie quotidienne à 48 h, en évitant les surcharges durant les trois premières semaines. Un hématome et des ecchymoses peuvent persister 2 à 5 semaines ; le névrome irrité peut reproduire transitoirement la douleur.
Exemple avec un patient – Documents cliniques intégraux
Compte rendu de téléconsultation (quinzaine de jours avant la chirurgie)
Cher confrère, Je revois ce jour, Monsieur XX, âgé de 46 ans.
Motif de consultation : Douleur chronique de l’avant-pied droit depuis deux ans.
Histoire de la maladie
Le patient décrit depuis deux ans une douleur de l’avant-pied droit, ressentie comme une impression de cailloux sous le pied, parfois accompagnée de décharges électriques irradiant dans le troisième et le quatrième orteil, et parfois dans le deuxième. Il rapporte aussi une sensation d’engourdissement, sans véritable fourmillement.
Examen clinique et échographique
- Très léger névrome dans les deuxième et troisième commissures du pied droit.
- Subluxation de la 2e métatarso-phalangienne et petite subluxation de la 3e.
- Absence de subluxation de la 4e métatarso-phalangienne.
- Pas d’épanchement articulaire au niveau des métatarso-phalangiennes.
- Douleur à la palpation de la 2e MTP en plantaire et en dorsale.
- Signe de Mulder négatif (douleur non reproductible à la compression inter-métatarsienne).
Éléments morphologiques :
- Pas d’hallux valgus.
- Pas d’hallux rigidus.
- Pas de 2e métatarsien long.
- Pas de tendon d’Achille court.
- Pas d’arthrose de Lisfranc.
- Pas d’ostéophyte sur la tête du 2e métatarsien.
- Pied creux marqué, pouvant majorer l’hyper-appui antérieur.
La symptomatologie est essentiellement neurologique, sans facteur d’hyper-appui évident, confortant l’hypothèse d’un syndrome de Morton multiple (2e et 3e commissures). À noter : une douleur identique à la pression sur la tête du 2e métatarsien gauche, mais asymptomatique à la course.
Diagnostic
- Névromes de Morton des 2e et 3e commissures du pied droit, symptomatiques.
- Pied creux pouvant contribuer à un hyper-appui antérieur.
Traitement / Recommandations
Décision conjointe de réaliser une libération chirurgicale échoguidée des névromes des 2e et 3e commissures du pied droit, sous anesthésie locale, en consultation. Le geste consiste à sectionner le ligament inter-métatarsien profond pour libérer le ou les névromes. Intervention très légère et mini-invasive, suites habituellement simples. Contrôle à 1 mois pour évaluer l’évolution. En cas de douleurs persistantes, on tranchera entre échec de libération et douleur mécanique résiduelle liée au pied creux. Dans ce dernier cas, une chirurgie de correction du pied creux pourrait être discutée, mais il s’agit d’une intervention plus lourde que le patient ne souhaite pas entreprendre pour l’instant.
Risques
Bien que très peu invasive, l’intervention comporte des risques rares : infection, hématome, lésion nerveuse, lésion tendineuse et phlébite.
Courrier dicté et corrigé en présence du patient – Dr Lionel Benamran.
Consultation juste avant le geste
Docteur Lionel BENAMRAN – CHIRURGIE ORTHOPÉDIQUE ET TRAUMATOLOGIQUE – CHIRURGIE DU PIED ET DE LA CHEVILLE – Spécialisation en ÉCHO-CHIRURGIE
Ancien Interne des Hôpitaux de Paris – Ancien Chef de clinique Assistant – Médaille d’argent et Lauréat de la Faculté de Paris – Membre SOFCOT – Membre AFCP
Cabinet Versailles – 3 rue de l’École des Postes – 78000 Versailles – 06 84 60 64 00 – drlionelbenamran@gmail.com
Compte rendu de consultation – Versailles, le 13 octobre 2025
Cher confrère, Je revois ce jour, Monsieur XX, âgé de 46 ans.
Motif : Douleur chronique de l’avant-pied droit depuis deux ans.
Histoire de la maladie
Douleur décrite comme des cailloux sous le pied, parfois décharges électriques irradiant dans les 3e et 4e orteils, parfois le 2e. Engourdissement sans fourmillement.
Examen clinique et échographique
- Léger névrome en 2e et 3e commissures droites.
- Subluxation de la 2e MTP et petite subluxation de la 3e.
- Pas de subluxation de la 4e MTP.
- Pas d’épanchement aux MTP.
- Douleur à la palpation de la 2e MTP en plantaire et dorsale.
- Mulder négatif.
Morphologie : pas d’hallux valgus, pas d’hallux rigidus, pas de 2e métatarsien long, pas de tendon d’Achille court, pas d’arthrose de Lisfranc, pas d’ostéophyte sur la tête du 2e métatarsien, pied creux marqué (hyper-appui antérieur possible). Symptomatologie plutôt neurologique, suggérant un Morton multiple (2e et 3e commissures). Douleur identique à la pression sur la tête du 2e métatarsien gauche, asymptomatique à la course.
Diagnostic
- Névromes de Morton 2e et 3e commissures droites, symptomatiques.
- Pied creux participant possible à l’hyper-appui antérieur.
Traitement / Recommandations
Libération échoguidée des névromes (2e et 3e commissures), sous locale, en consultation : section du ligament inter-métatarsien profond. Geste très léger, mini-invasif, suites simples. Revue à 1 mois. Si douleurs persistantes, discuter échec vs douleur mécanique résiduelle (pied creux). En cas de douleur mécanique, possible chirurgie de correction du pied creux (plus lourde, non souhaitée pour l’instant).
Risques
Risques rares : infection, hématome, lésion nerveuse, lésion tendineuse, phlébite. Courrier dicté et corrigé en présence du patient.
Compte rendu opératoire
Chirurgien : Dr Lionel BENAMRAN
Anesthésie : Anesthésie locale échoguidée à la lidocaïne 1 % adrénalinée diluée dans du sérum physiologique
Rappel clinique : Douleur dans les 2e et 3e commissures du pied droit
Double du compte rendu adressé au médecin traitant
Diagnostic : Névrome de Morton des 2e et 3e commissures du pied droit
Titre de l’intervention : Libération par écho-chirurgie du névrome de Morton des 2e et 3e commissures du pied droit par section du ligament inter-métatarsien profond. CCAM : AHPA001, YYYY028
Déroulement
Patient en décubitus dorsal, sous locale (lidocaïne 1 % adrénalinée diluée). Désinfection à la chlorhexidine. Repérage échographique dorsal du névrome, hydrodissection au-dessus du névrome (infiltration dans la bourse séreuse), le nerf est repoussé en profondeur. Introduction d’une gouge mousse par le trou d’aiguille, au-dessus du névrome puis sous le ligament inter-métatarsien profond ; le ligament est bien vu en superficie de l’instrument et résiste à son passage ; la gouge est retirée. Introduction d’un crochet par le même trajet (au-dessus du névrome puis sous le ligament) ; le crochet, bien retenu sous le ligament, sectionne rétrograde le ligament inter-métatarsien profond. La gouge mousse repasse ensuite de dorsal en plantaire sans résistance à travers le ligament, confirmant la libération. Lavage du trou d’aiguille au sérum physiologique. Geste réalisé sur les 2e et 3e commissures. Pansement.
Suites post-opératoires
Pansement à enlever le lendemain. Désinfecter chaque jour pendant 7 jours la zone de ponction. Contrôle à 1 mois si douleur persistante, sinon SMS d’information au Dr Benamran. Antalgiques palier 1–2, froid 4 jours, élévation du pied. Appui et marche recommandés. Des semelles visco-élastiques peuvent diminuer la douleur liée à l’hématome péri-opératoire ; des chaussons à mémoire de forme peuvent être portés à domicile.
Association fréquente avec les métatarsalgies d’hyperappui : raisonnement et conduite graduée
Dans les douleurs de l’avant-pied, il existe très souvent une association entre la douleur neurologique du névrome de Morton et une métatarsalgie d’hyperappui. Cette dernière résulte d’une surcharge mécanique des métatarso-phalangiennes (MTP), favorisée par divers facteurs morphologiques : hallux valgus, hallux rigidus, pied creux, arthrose de Lisfranc, 2e métatarsien long, tendon d’Achille court.
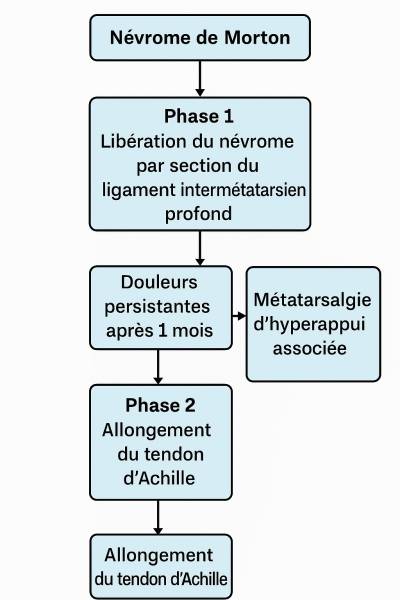
Chez certains patients présentant un tendon d’Achille court et des souffrances MTP (épanchement, subluxation douloureuse, lésion de plaque plantaire aux 2e, 3e, 4e MTP), en plus des douleurs de névrome, la stratégie est graduelle :
- Étape 1 : Libération du névrome de Morton par section du ligament inter-métatarsien profond (écho-chirurgie). Geste très peu invasif et peu douloureux, avec récupération rapide.
- Étape 2 (à 1 mois si douleur d’appui persiste) : Allongement du tendon d’Achille afin de décharger les têtes métatarsiennes et corriger l’hyperappui. Le geste est simple mais un peu plus sensible en suites ; il nécessite de limiter le sport environ deux mois car la traction sur la zone cicatricielle peut être douloureuse.
Ce séquençage permet d’éviter un traitement excessif d’emblée, tout en adaptant la prise en charge à la réponse clinique réelle : d’abord la décompression nerveuse, puis, si besoin, la correction de la biomécanique d’appui.
Bibliographie (liens cliquables lorsque disponibles)
- Albano D, Bonifacini C, Zannoni S, et al. (2021) Plantar forefoot pain: ultrasound findings before and after treatment with custom-made foot orthoses. Radiol Med 126:963–970. https://doi.org/10.1007/s11547-021-01354-8
- Barrett SL, Walsh AS (2006) Endoscopic decompression of intermetatarsal nerve entrapment: a retrospective study. J Am Podiatr Med Assoc 96:19–23. https://doi.org/10.7547/0960019
- Basadonna PT, Rucco V, Gasparini D, Onorato A (1999) Plantar fat pad atrophy after corticosteroid injection for an interdigital neuroma: a case report. Am J Phys Med Rehabil 78:283–285. https://doi.org/10.1097/00002060-199905000-00021
- Bradley N, Miller WA, Evans JP (1976) Plantar neuroma: analysis of results following surgical excision in 145 patients. South Med J 69:853–854.
- Claassen L, Bock K, Ettinger M, et al. (2014) Role of MRI in detection of Morton’s neuroma. Foot Ankle Int 35:1002–1005. https://doi.org/10.1177/1071100714540888
- Dellon AL (1992) Treatment of Morton’s neuroma as a nerve compression. The role for neurolysis. J Am Podiatr Med Assoc 82:399–402. https://doi.org/10.7547/87507315-82-8-399
- Iborra-Marcos A, Villanueva-Martinez M, Barrett SL, Sanz-Ruiz P (2020) Ultrasound-Guided Decompression of the Intermetatarsal Nerve for Morton’s Neuroma: A Novel Closed Surgical Technique. J Am Podiatr Med Assoc 110:Article_8. https://doi.org/10.7547/19-033
- Ito E, Shima H, Togei K, et al. (2021) Dislocations of the second and third metatarsophalangeal joints after local steroid injection in patients with refractory metatarsalgia: A case report. SAGE Open Med Case Reports 9:2050313X211046744. https://doi.org/10.1177/2050313X211046744
- Jain S, Mannan K (2013) The diagnosis and management of Morton’s neuroma: a literature review. Foot Ankle Spec 6:307–317. https://doi.org/10.1177/1938640013493464
- Kasparek M, Schneider W (2013) Surgical treatment of Morton’s neuroma: clinical results after open excision. Int Orthop 37:1857–1861. https://doi.org/10.1007/s00264-013-2002-6
- Kubota M, Ohno R, Ishijima M, et al. (2014) Minimally invasive endoscopic decompression of the intermetatarsal nerve for Morton’s neuroma. J Orthop 12:S101–S104. https://doi.org/10.1016/j.jor.2014.01.004
- Lizano-Díez X, Ginés-Cespedosa A, Alentorn-Geli E, et al. (2017) Corticosteroid Injection for the Treatment of Morton’s Neuroma: A Prospective, Double-Blinded, Randomized, Placebo-Controlled Trial. Foot Ankle Int 38:944–951. https://doi.org/10.1177/1071100717709569
- Mahadevan D, Venkatesan M, Bhatt R, Bhatia M (2015) Diagnostic Accuracy of Clinical Tests for Morton’s Neuroma Compared With Ultrasonography. J Foot Ankle Surg 54:549–553. https://doi.org/10.1053/j.jfas.2014.09.021
- Oliver TB, Beggs I (1998) Ultrasound in the assessment of metatarsalgia: a surgical and histological correlation. Clin Radiol 53:287–289. https://doi.org/10.1016/S0009-9260(98)80128-1
- Pasero G, Marson P (2006) Filippo Civinini (1805–1844) and the discovery of plantar neuroma. Reumatismo 58:319–322. https://doi.org/10.4081/reumatismo.2006.319
- Pastides P, El-Sallakh S, Charalambides C (2012) Morton’s neuroma: A clinical versus radiological diagnosis. Foot Ankle Surg 18:22–24. https://doi.org/10.1016/j.fas.2011.01.007
- Shapiro SL (2004) Endoscopic decompression of the intermetatarsal nerve for Morton’s neuroma. Foot Ankle Clin 9:297–304. https://doi.org/10.1016/j.fcl.2003.12.004
- Unger HR, Mattoso PQ, Drusen MJ, Neumann CH (1992) Gadopentetate-enhanced MRI with fat saturation in the evaluation of Morton’s neuroma. J Foot Surg 31:244–246.
- Vachon P, Lemay M, Bouchard HL (1991) Pathologic study of Morton’s neuroma. Can J Surg 34:356–358.
- Vasile G, Hosseinipour M, Hoffman C, Gropper C (2020) Linear Depigmentation After an Intralesional Corticosteroid Injection. J Clin Aesthet Dermatol.
- Villas C, Florez B, Alfonso M (2008) Neurectomy versus neurolysis for Morton’s neuroma. Foot Ankle Int 29:578–580. https://doi.org/10.3113/FAI.2008.0578
- (1979) The Classic. A peculiar and painful affection of the fourth metatarso-phalangeal articulation. Thomas G. Morton, M.D. Clin Orthop Relat Res 4–9.

 Prendre rendez-vous
Prendre rendez-vous