- Accueil
- Chirurgie du pied
- Aponévrosite plantaire
- Aponévrosite plantaire : tout savoir sur cette douleur du talon
Aponévrosite plantaire : tout savoir sur cette douleur du talon
Aponévrosite plantaire : tout savoir sur cette douleur du talon
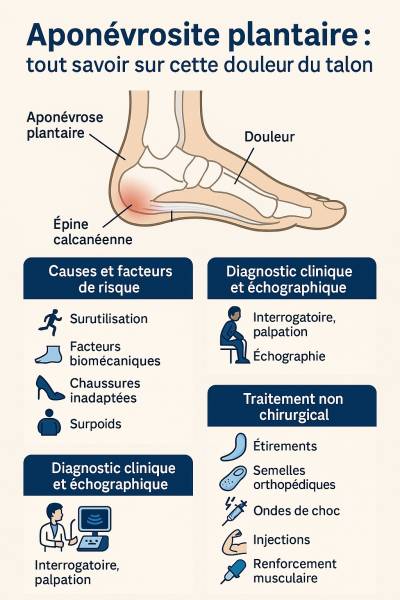
L’aponévrosite plantaire, aussi appelée fasciite plantaire, est une pathologie fréquente responsable de douleurs au niveau du talon. Elle touche une large population active et sportive. Ce texte vous propose une synthèse complète fondée sur les études scientifiques récentes et les recommandations cliniques, en abordant la localisation, les causes, les examens d'imagerie, les traitements conservateurs, mini-invasifs et chirurgicaux, ainsi que les résultats attendus.
Localisation et caractéristiques de la douleur
- La douleur est généralement localisée sur la partie inférieure et médiale du talon (Neufeld & Cerrato, 2008; Ryskalin et al., 2023; Riel et al., 2017).
- Elle peut s'étendre à la surface médioplantaire (Alanazi et al., 2022; Desnantyo, 2024; Gutteck et al., 2019).
- Elle est souvent plus intense le matin ou après une période de repos (Desnantyo, 2024; Rabadi et al., 2022; Goff & Crawford, 2011).
- Elle peut également persister au repos dans les formes chroniques (Rabadi et al., 2022; Latt et al., 2020).
Causes et facteurs de risque
- Surutilisation : course, saut, danse (Muth, 2017; Desnantyo, 2024).
- Facteurs biomécaniques : pied plat, voûte plantaire haute, tendon d’Achille tendu (Wearing et al., 2006; Gill, 1997).
- Facteurs extrinsèques : chaussures inadaptées, station debout prolongée (Rarassanti et al., 2022).
- Hyperuricémie : possible facteur associé (Shreyas et al., 2024).
Diagnostic clinique et échographique
- Le diagnostic est souvent clinique, basé sur l'interrogatoire et la palpation (Goff & Crawford, 2011; Cole et al., 2005).
- L'échographie permet d’évaluer l’épaisseur du fascia (> 4 mm), l’hypoéchogénicité, et l’élastographie (Mohseni-Bandpei et al., 2014; Wu et al., 2022).
- L’IRM est réservée aux cas complexes (Draghi et al., 2016; Darwish, 2019).
Influence des chaussures
- Les talons hauts, les semelles fines, ou les contreforts mal positionnés augmentent le risque (Wilk et al., 2000; Umar et al., 2022).
- Les chaussures à semelle épaisse, à soutien de voûte plantaire, et les chaussures minimalistes personnalisées sont recommandées (Ribeiro & João, 2022; Ryan et al., 2009).
Influence du surpoids
- Un IMC > 30 est associé à un risque accru de fasciite plantaire (Frey & Zamora, 2007; Leeuwen et al., 2015).
- Le surpoids augmente la pression plantaire et diminue la fonction (Mickle & Steele, 2015).
Traitement non chirurgical
- Étirements spécifiques : efficacité prouvée à long terme (Digiovanni et al., 2006; Flor et al., 2024).
- Renforcement musculaire : complément utile pour améliorer la fonction (Huffer et al., 2017).
- Semelles orthopédiques : en silicone, contact total, ou fibre de carbone, efficaces à long terme (Oliveira et al., 2013; Yucel et al., 2013).
- Injections : PRP plus efficace que les corticoïdes à moyen terme (Mahindra et al., 2016; Zuo et al., 2025).
- Ondes de choc : utile pour les formes réfractaires (Al-Boloushi et al., 2019).
- Prolothérapie au dextrose : amélioration durable (Lai et al., 2021).
- Acupuncture, toxine botulique, membrane amniotique : alternatives intéressantes (Zelen et al., 2013; Asokumaran et al., 2024).
Chirurgie mini-invasive et endoscopique
- Indications : échec du traitement conservateur après 6 à 12 mois (Neufeld & Cerrato, 2008).
- Fasciotomie percutanée : récupération rapide (Benton-Weil et al., 1998).
- Débridement endoscopique : satisfaction élevée (Cottom et al., 2016).
- Technique à aiguille échoguidée : efficace sans points de suture (Iborra et al., 2021).
- Récupération : reprise d’activités entre 2 et 4 semaines (Hormozi et al., 2011).
Épine calcanéenne
- Présente chez 60% des patients atteints de fasciite (Johal & Milner, 2012; Mishra et al., 2024).
- Souvent associée mais pas toujours responsable de la douleur (Zhou et al., 2015).
Durée et récidive
- La fasciite est souvent auto-limitée : durée de 6 à 18 mois (Dyck & Boyajian-O’Neill, 2004).
- 54% des patients asymptomatiques à 2 ans, 46% ont des symptômes persistants (Hansen et al., 2018).
- Les récidives sont possibles si les facteurs de risque persistent (Peerbooms et al., 2019).
Sport et activité physique
- Les exercices pieds nus peuvent réduire la douleur (Kamalakannan & Dass, 2019).
- Courir sur herbe pieds nus a montré une amélioration (MacGabhann et al., 2022).
- La course est possible avec adaptation (Warren, 1990; Plesek et al., 2024).
Références
Toutes les références sont intégrées dans le contenu ci-dessus, chacune associée à l'information spécifique. Elles sont extraites de publications scientifiques accessibles sur PubMed ou à travers Consensus, un moteur de recherche spécialisé en littérature médicale.
Pour en savoir plus ou bénéficier d’un traitement innovant par chirurgie mini-invasive échoguidée, consultez la page suivante :
articles

Aponévrosite plantaire : comprendre et traiter la douleur au talon

Aponévrosite plantaire : diagnostic, traitements conservateurs et échochirurgie selon mon article publié dans La Revue du Praticien

Aponévrosite plantaire : symptômes, causes et diagnostic
 Prendre rendez-vous
Prendre rendez-vous